【まずインスリンについて知る】
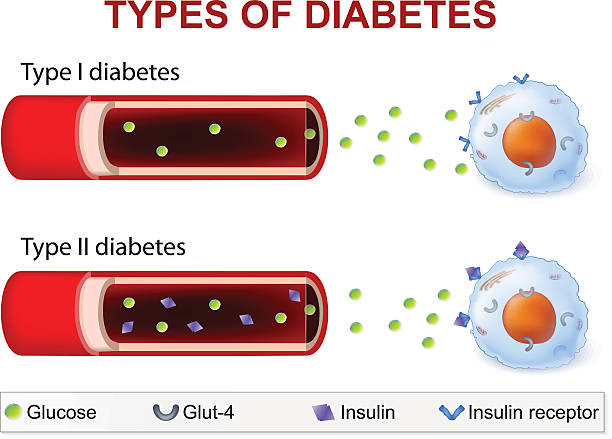
インスリンは膵臓で作り出されるホルモンです。ブドウ糖をエネルギーに変えたり、貯蔵したりします。血糖値コントロールやエネルギー確保する上で欠かすことのできないホルモンです。
インスリンは、膵臓のランゲルハンス島にあるβ細胞から分泌されると、肝臓へと送られます。肝臓はインスリンの力でブドウ糖をグリコーゲンという塊にし、肝臓の内部に蓄えます。インスリンが上手く作られなくなると、血液中のブドウ糖はエネルギーに変わらず、どんどん溜まっていくことになり、そのうちに尿と一緒に体の外に捨てられてしまいます。そうすると、体からエネルギーが失われ、倦怠感に襲われるだけでなく、血糖値コントロールも出来なくなってしまいます。
【1型糖尿病とは?】
1型糖尿病の原因は、まだはっきりとわかっていませんが、いくつかの遺伝子と環境要因が複雑に結びついた結果、自己免疫を引き起こして発症すると考えられています。世界的には糖尿病全体の約5%が1型糖尿病と言われています。
[自己免疫]
1型糖尿病にかかると、血液中のリンパ球がβ細胞を破壊してしまうため、インスリンの分泌が出来なくなります。リンパ球は普通、体の外から細菌などが侵入した場合に、これを取り囲んで攻撃します。ところがこの場合、誤って自分自身の細胞を標的にしてしまうのです。
長時間高血糖状態を経験したり、内服薬を服用し続けたために、膵臓が疲弊してしまえば、2型糖尿病の人が1型糖尿病になる場合もあるワン
【1型糖尿病の分類】
1型糖尿病はその進行スピードによって「劇症」「急性発症」「緩徐進行」に分類されます。
≪劇症1型糖尿病≫
もっとも急激に発症し、一週間前後でインスリン依存状態に至るタイプです。すぐにインスリンを補充する治療がなされなければ「糖尿病ケトアシドーシス」となり重症になることがあります。
≪急性発症1型糖尿病≫
1型糖尿病で最も頻度の高い典型的なタイプです。糖尿病の症状が出始めてから数カ月でインスリン依存状態になります。発症した後に、一時的に残っている自分のインスリン効果が改善する時期がある人もいますが、その後は再びインスリン治療が必要となります。
≪緩徐進行1型糖尿病(SPIDDM)≫
半年から数年にかけてゆっくりとインスリン分泌が低下していくタイプです。初めは2型糖尿病のようにインスリン注射を使わなくても血糖値を抑えることが可能です。
2型糖尿病として治療される中で、経過中の血液検査で自己抗体が検出されて、実は緩徐進行1型糖尿病だったとわかる場合もあります。
【2型糖尿病とは?】
2型糖尿病は、インスリンを作り出すことは出来るが、分泌量が充分ではない(インスリン分泌不全)、もしくはインスリン感受性が低下しているため作用しない(インスリン抵抗性)病態を指します。かつてはインスリン非依存型糖尿病と呼ばれていました。
2型糖尿病は、遺伝的な要因に加えて、食べすぎ、運動不足、肥満などの生活習慣の歪みが原因で発症すると考えられています。これらが原因で膵臓から分泌されるインスリンが不足したり、インスリンの働きが徐々に悪くなり血糖値が高くなります。
[インスリン抵抗性とは]
炭水化物が主体の食物を摂り過ぎると、血糖値が一気に上昇し、それをコントロールするインスリンが通常よりも多く必要となります。その状態が続くと、血液中には常に一定量以上のインスリンが流れ、やがてインスリンが流れているのにも関わらず、糖を分解することが出来なくなります。
〈ICD分類〉
1型糖尿病 ⇒ E10.0-9
劇症1型糖尿病 ⇒ E10.0-9
急性発症糖尿病 ⇒ E10.0-9
緩徐進行1型糖尿病 ⇒ E10.0-9
2型糖尿病 ⇒ E11.0-9
詳細不明の糖尿病 ⇒ E14.0-9